Nicht nur Allergien und Autoimmerkrankungen, auch das Auftreten von ASD (Autismus Spektrum Störung, Autism spectrum disorder) und ADHS haben sich in den letzten Jahren deutlich erhöht in der Bevölkerung. Verschiedene Studien zeigen eine starke Assoziation zwischen allergischen Erkrankungen und psychologischen und Verhaltensauffälligkeiten bei Betroffenen. Allergische Erkrankungen sowie das Auftreten von kognitiven und psychiatrischen Störungen haben in den letzten 10 Jahren dramatisch zugenommen. In den westlichen Industrienationen sind inzwischen etwa 30% der Bevölkerung von mindestens einer atopischen Krankheit betroffen, Tendenz steigend. 20% der 6-jährigen sind von atopischem Ekzem (Neurodermitis) betroffen, was sich in der Regel in den ersten 2 Lebensjahren manifestiert. Etwa 1% der Kinder, die heutzutage geboren werden, sind von einer Autismus Spektrum Störung (Autism spectrum disorder, ASD) betroffen, was sich meistens in den ersten 3 Lebensjahren entwickelt. Bei ADHS wird je nach Land und Diagnosekriterien von einer Betroffenheit von etwa 2% bis über 10% gesprochen. Erste Symptome treten für gewöhnlich vor dem 7. Lebensjahr auf und bleiben bei 75% der Betroffenen bis ins Erwachsenenalter bestehen. Bis zu 90% der ADHS-Betroffenen haben begleitende psychische Erkrankungen.
Das Auftreten von allergischen und immunologischen Erkrankungen in der Familiengeschichte ist oftmals bei ASD- und ADHS-Betroffenen zu verzeichnen.
Bei ASD-betroffenen Kindern sind vermehrt Allergien zu verzeichnen, wobei vor allem Nahrungsmittelallergien zu Beschwerden führen, oft ohne erhöhte IgE Werte im Serum oder einem positiven Hauttest. Oftmals werden die Symptome dann unter „idiopathisch“ (ohne erklärbare Ursache), nicht-allergischer Mastzellaktivierung oder „autoimmun“ klassifiziert.
Eine Studie mit ASD-betroffenen Kindern und Kontrollprobanden aus den 90er Jahren untersuchte die Assoziation von 44 Erkrankungen mit ASD. Berichtet wurde ein hohes Auftreten von maternaler Psoriasis, Asthma, Heuschnupfen und atopischer Dermatitis (Neurodermitis) während des zweiten Trimesters der Schwangerschaft bei der Mutter der Betroffenen. Das Auftreten dieser Symptome korreliert mit einem doppelt so hohen Risiko, ein Kind mit ASD zu bekommen. Eine extrem umfangreiche Studie in Deutschland zwischen 2003 und 2004 mit über 600.000 Teilnehmern (Kindern und Teenagern) zeigte eine hohe Korrelation zwischen dem Vorhandensein von Neurodermitis und ADHS, und eine nicht signifikante aber dennoch nicht geringe Korrelation mit anderen allergischen Symptomatiken. Eine Studie von 2006 ergab ein höheres Auftreten von Allergien, Nahrungsmittelintoleranzen, Depressionen und Angstattacken bei Eltern von ASD- im Vergleich zu nicht-betroffenen Kindern. Eine Studie aus dem Jahr 2009 an Asperger-Patienten zeigte eine Prävalenz von allergischen Erkrankungen in 86,6% der Betroffenen, verglichen mit der gleichaltrigen Kontrollgruppe mit gerade mal 7%. Eine große epidemiologische Studie aus dem Jahr 2013 mit über 90.000 Kindern zwischen 0 und 17 Jahren zeigte eine starke Assoziation zwischen Neurodermitis, ASD und ADHS. Eine weitere Studie aus 2014 mit knapp 15.000 Kindern im Alter von 3 Jahren mit atopischen Erkrankungen zeigte ebenfalls eine Assoziation zwischen Atopie und dem Risiko für ASD sowie ADHS. Eine Studie von 2015 mit über 5000 ASD-betroffenen Kindern und Jugendlichen zeigte, dass Allergien, Asthma und Autoimmunerkrankungen häufiger bei ASD-Betroffenen auftraten, wobei Psoriasis (Schuppenflechte) mehr als doppelt so häufig auftrat. Viele weitere Studien kommen zu ähnlichen Ergebnissen.
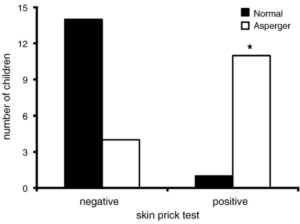
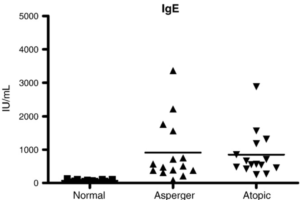
Eine Studie aus dem Jahr 2010 sowie anekdotische Berichte zeigen saisonale Schwankungen im Stärkegrad der autistischen Symptome bei jungen Erwachsenen, mit einer merklichen Verschlechterung Mitte April, korreliert mit dem Pollenflug und dem Auftreten oder Verschlechtern anderer „allergischer Symptome“.
Ein Auftreten von allergischen und Autoimmunerkrankungen wie Schuppenflechte, Mastozytose und Mastzellaktivitätssyndrom (MCAS) bei der Mutter erhöht das Risiko für ein Auftreten von ASD bei den Kindern. Frauen, die an multipler chemischer Sensitivität leiden, haben ein dreimal höheres Risiko, ein Kind, das ASD oder ADHS entwickelt, zu bekommen, und diese Kinder sind dann ebenfalls anfälliger für Allergien und Sensitivitäten.
Vorangegangene Studien konnten in einer Autismus-Subgruppe ein Cytokinprofil vom Th2- („allergisch“) oder Th1-Typ („autoimmun“) feststellen, IgE- oder nicht-IgE-vermittelte allergische Reaktionen, sowie hohe Level an IgA, IgG oder IgM (also Allergien) gegen Milchantigene.
Korrelationen sind natürlich noch kein Beweis für eine Verursachung. Aus diesen Entdeckungen ergeben sich im Endeffekt also zwei mögliche Annahmen:
1. Theorie: Allergische, autoimmun- und kognitive Erkrankungen bedingen sich gegenseitig. An z.B. Neurodermitis erkrankt zu sein erhöht auch das Risiko, eine ADHS zu entwickeln. Oder im autistischen Spektrum zu sein erhöht z.B. das Risiko, Nahrungsmittelunverträglichkeiten zu erleiden.
Erklärungen hierfür könnten ganz praktische Probleme der Erkrankungen sein, z.B. dass Atemprobleme oder starker Juckreiz über Nacht zu einer sehr schlechten Schlafqualität führen, was tagsüber natürlich zu Konzentrationsproblemen, Empfindlichkeit oder Unausgeglichenheit führen kann (glaubt mir, ich weiß wovon ich rede…). Oder dass autistische Kinder oft ein abnormales Essverhalten zeigen, das zu Problemen führen könnte, oder Waschzwänge, die die Hautbarriere schädigen,….
2. Theorie: Allergische, autoimmun- und kognitive Erkrankungen sind auf einen weiteren, gemeinsamen Nenner zurückzuführen, der sie alle bedingt, nur das Ausmaß, in dem sie in Erscheinung treten, kann von Individuum zu Individuum sehr verschieden sein.
Der für mich interessantere Ansatz. Erklärungen hierfür wären, dass eine systemische Mastzellaktivierung vorliegt und es im Darm sowie im Gehirn zu Mastzell-Neuronen-Interaktionen kommt, die zu entzündlichen Reaktionen führen können. Im Darm führen sie zu Nahrungsmittelintoleranzen, Entzündungsreaktionen und erhöhter intestinaler Permeabilität (durchlässiger Darm, leaky gut), was auch eine Verschlechterung der ASD-Symptomatik durch gewisse Nahrungsmittel erklären könnte, da über unser Immun- und Hormonsystem all unsere Organe miteinander kommunizieren und sich gegenseitig alarmieren können. Im Gehirn führen sie zu einer Beeinträchtigung und höheren Permeabilität der schützenden Blut-Hirn-Schranke und zu entzündlichen Prozessen, die Hirnareale, die für bestimmte kognitive Prozesse zuständig sind, schädigen.
Lies hier über die entzündliche- und Autoimmunkomponente von ASD, ADHS und anderen kognitiven Erkrankungen.
Das oftmalige Fehlen eines erhöhten IgE-Spiegels ist ein Hinweis darauf, dass es sich um Mastzellaktivierung ohne allergischen Auslöser handelt. Bestätigt wird diese Annahme durch die Tatsache, dass Kinder mit Mastozytose oder Mastzellaktivitätssyndrom (MCAS), eine an sich seltene Erkrankung, ein 10fach höheres Risiko haben, auch von ASD betroffen zu sein. Kognitive Symptome sind typisch bei Patienten mit Mastozytose, auch ohne ASD-Diagnose. Symptome von Mastozytose sind Urtikaria pigmentosa, Nahrungsmittelsensitivitäten, Verhaltensauffälligkeiten, Konzentrationsbeschwerden, „Hirnnebel“ (brainfog), Überempfindlichkeit, Krampfanfälle und schwerwiegende psychiatrische Erkrankungen.
Weitere ausführliche Infos zu Mastzellen findest du hier
Natürlich kann es eine Mischung aus beiden Theorien sein und es weiterhin zu positiven Rückkopplungen (also Selbstverstärkung der Symptomatik durch verschiedene Interaktionen) kommen (z.B. ein Kind meidet ein Nahrungsmittel, weil es ihm Bauchschmerzen bereitet und isst ein anderes im Übermaß, weil es im Gehirn zur Dopaminstimulierung führt, was wiederum zu Nebenwirkungen und Mängeln führen kann, was wiederum Darm-, Hirn- und Hautsymptomatik verstärkt, daraufhin wird das Verhalten und der Schlaf schlechter, das Kind wird noch reizbarer…). Es ist immer eine Vernetzung von Stressoren, die zum Ausbruch und Bestand einer chronischen Erkrankung führt.
Diese Entdeckungen bieten völlig neue Ansätze im Bezug auf ganzheitliche Behandlungen, besonders, da die Erkrankungen oft begleitend mit weiteren gesundheitlichen Problemen (die mittlerweile ebenfalls in Verbindung mit Mastzellaktivierung gesehen werden) wie Schizophrenie, Epilepsie, Angststörungen, Depressionen und Selbstmordtendenzen einhergehen. Kinderärzte und Therapeuten sollten zukünftig vermehrt auf entsprechende erste Symptome achten und können somit, zusammen mit neuen, sich daraus ergebenden Tests und Therapieformen, bei ersten Anzeichen von Entwicklungsstörungen bei Kleinkindern eingreifen. Auch für werdende Mütter und ihre Familien bietet dies wichtige Hinweise, was man für ein gesundes Baby tun kann, soweit es in den eigenen Möglichkeiten liegt.
Für Betroffene ist die wichtigste Aussage, die sie sich behalten sollten, dass Maßnahmen, die Haut, Hirn oder Darm gut tun, sich auch auf die jeweils anderen positiv auswirken können.
Viele Hinweise hierzu möchte ich dir mit meinem Blog liefern.
Lies hier über den Zusammenhang von Umwelttoxinen, Allergien und ASD.
Life cannot wait for science to catch up and prove its existence. Life is fired at us point blank. ~José Ortega y Gasset
Wenn du mehr über Stress aus biologischer Sicht und die Geist-Körperverbindung lernen möchtest, nimm hier an meinem Videokurs teil:
Literatur:
Williams, H. C. (2005). Atopic dermatitis. New England Journal of Medicine, 352(22), 2314-2324.
Schmitt, J., Romanos, M., Schmitt, N. M., Meurer, M., & Kirch, W. (2009). Atopic eczema and attention-deficit/hyperactivity disorder in a population-based sample of children and adolescents. Jama, 301(7), 724-726.
Asadullah, K., Sterry, W., & Volk, H. D. (2003). Interleukin-10 therapy—review of a new approach. Pharmacological reviews, 55(2), 241-269.
Rozniecki, J. J., Dimitriadou, V., Lambracht-Hall, M., Pang, X., & Theoharides, T. C. (1999). Morphological and functional demonstration of rat dura mater mast cell–neuron interactions in vitro and in vivo. Brain research, 849(1), 1-15.
Chang, H. Y., Seo, J. H., Kim, H. Y., Kwon, J. W., Kim, B. J., Kim, H. B., … & Shim, J. Y. (2013). Allergic diseases in preschoolers are associated with psychological and behavioural problems. Allergy, asthma & immunology research, 5(5), 315-321.
Theoharides, T. C., Tsilioni, I., Patel, A. B., & Doyle, R. (2016). Atopic diseases and inflammation of the brain in the pathogenesis of autism spectrum disorders. Translational Psychiatry, 6(6), e844.
Lyall, K., Van de Water, J., Ashwood, P., & Hertz‐Picciotto, I. (2015). Asthma and allergies in children with autism spectrum disorders: results from the CHARGE study. Autism Research, 8(5), 567-574.
Chen, S. W., Zhong, X. S., Jiang, L. N., Zheng, X. Y., Xiong, Y. Q., Ma, S. J., … & Chen, Q. (2016). Maternal autoimmune diseases and the risk of autism spectrum disorders in offspring: a systematic review and meta-analysis. Behavioural brain research, 296, 61-69.
Kotey, S., Ertel, K., & Whitcomb, B. (2014). Co-occurrence of autism and asthma in a nationally-representative sample of children in the United States. Journal of autism and developmental disorders, 44(12), 3083-3088.
Theoharides, T. C. (2009). Autism spectrum disorders and mastocytosis.
Bakkaloglu, B., Anlar, B., Anlar, F. Y., Öktem, F., Pehlivantürk, B., Ünal, F., … & Gökler, B. (2008). Atopic features in early childhood autism. European Journal of Paediatric Neurology
Jyonouchi, H. (2010). Autism spectrum disorders and allergy: observation from a pediatric allergy/immunology clinic. Expert Review of Clinical Immunology, 6(3), 397-411.
Angelidou, A., Alysandratos, K. D., Asadi, S., Zhang, B., Francis, K., Vasiadi, M., … & Theoharides, T. C. (2011). Brief report:“allergic symptoms” in children with autism spectrum disorders. More than meets the eye?. Journal of autism and developmental disorders, 41(11), 1579-1585.
Yaghmaie, P., Koudelka, C. W., & Simpson, E. L. (2013). Mental health comorbidity in patients with atopic dermatitis. Journal of Allergy and Clinical Immunology, 131(2), 428-433.
Chen, M. H., Su, T. P., Chen, Y. S., Hsu, J. W., Huang, K. L., Chang, W. H., … & Bai, Y. M. (2014). Is atopy in early childhood a risk factor for ADHD and ASD? A longitudinal study. Journal of psychosomatic research, 77(4), 316-321.
Zerbo, O., Leong, A., Barcellos, L., Bernal, P., Fireman, B., & Croen, L. A. (2015). Immune mediated conditions in autism spectrum disorders. Brain, behavior, and immunity, 46, 232-236.
Heilbrun, L. P., Palmer, R. F., Jaen, C. R., Svoboda, M. D., Perkins, J., & Miller, C. S. (2015). Maternal chemical and drug intolerances: potential risk factors for autism and attention deficit hyperactivity disorder (ADHD). The Journal of the American Board of Family Medicine, 28(4), 461-470.
Boso, M., Comelli, M., Emanuele, E., Podavini, F., Marini, M., Mancini, L., … & Politi, P. (2010). Seasonal fluctuations in problem behaviors among young adults with autism and intellectual disability. Medical Science Monitor, 16(5), CR213-CR216.
Magalhães, E. S., Pinto-Mariz, F., Bastos-Pinto, S., Pontes, A. T., & Prado, E. A. (2009). Immune allergic response in Asperger syndrome. Journal of neuroimmunology, 216(1), 108-112.
Tsai, J. D., Chang, S. N., Mou, C. H., Sung, F. C., & Lue, K. H. (2013). Association between atopic diseases and attention-deficit/hyperactivity disorder in childhood: a population-based case-control study. Annals of epidemiology, 23(4), 185-188.
Angelidou, A., Alysandratos, K. D., Asadi, S., Zhang, B., Francis, K., Vasiadi, M., … & Theoharides, T. C. (2011). Brief report:“allergic symptoms” in children with autism spectrum disorders. More than meets the eye?. Journal of autism and developmental disorders, 41(11), 1579-1585.
Croen, L. A., Grether, J. K., Yoshida, C. K., Odouli, R., & Van de Water, J. (2005). Maternal autoimmune diseases, asthma and allergies, and childhood autism spectrum disorders: a case-control study. Archives of pediatrics & adolescent medicine, 159(2), 151-157.
Gurney, J. G., McPheeters, M. L., & Davis, M. M. (2006). Parental report of health conditions and health care use among children with and without autism: National Survey of Children’s Health. Archives of pediatrics & adolescent medicine, 160(8), 825-830.
Gupta, S., Aggarwal, S., Rashanravan, B., & Lee, T. (1998). Th1-and Th2-like cytokines in CD4+ and CD8+ T cells in autism. Journal of neuroimmunology, 85(1), 106-109.
Jyonouchi, H., Sun, S., & Le, H. (2001). Proinflammatory and regulatory cytokine production associated with innate and adaptive immune responses in children with autism spectrum disorders and developmental regression. Journal of neuroimmunology, 120(1), 170-179.
Jyonouchi, H., Sun, S., & Itokazu, N. (2002). Innate immunity associated with inflammatory responses and cytokine production against common dietary proteins in patients with autism spectrum disorder. Neuropsychobiology, 46(2), 76-84.<
Magalhães, E. S., Pinto-Mariz, F., Bastos-Pinto, S., Pontes, A. T., & Prado, E. A. (2009). Immune allergic response in Asperger syndrome. Journal of neuroimmunology, 216(1), 108-112.
Yaghmaie, P., Koudelka, C. W., & Simpson, E. L. (2013). Mental health comorbidity in patients with atopic dermatitis. Journal of Allergy and Clinical Immunology, 131(2), 428-433.
Buske-Kirschbaum, A., Schmitt, J., Plessow, F., Romanos, M., Weidinger, S., & Roessner, V. (2013). Psychoendocrine and psychoneuroimmunological mechanisms in the comorbidity of atopic eczema and attention deficit/hyperactivity disorder. Psychoneuroendocrinology, 38(1), 12-23.
Polanczyk, G., de Lima, M. S., Horta, B. L., Biederman, J., & Rohde, L. A. (2007). The worldwide prevalence of ADHD: a systematic review and metaregression analysis. American journal of psychiatry, 164(6), 942-948.

Pingback: Die 5 Phasen der Heilung des Gehirns – Philosophie des Gesundwerdens
Pingback: Autismus Spektrum Störung, Asthma, Allergien und Umwelttoxine – Philosophie des Gesundwerdens
Ehrlich gesagt denke ich, dass das vermehrte Auftreten dieser Krankheiten in Korrelation zu ASD und ADHS etwas damit zu tun hat, das man Reize häufig schlechter verarbeiten kann. Daraus entseht ein Stress, der sich dann entsprechend körperlich niederschlägt. Die Autoimmunerkrankungen haben einen sehr starken Bezug zum Streß.
Bei mir ist ADS, lebenslang schon Allergien in allen Varianten, bis zum Asthmaanfall, gelegentlich Neurodermitis und Psoriasis.
Eine sehr streßfreie Lebensweise, tiereiweißfreie Ernährung und tanzen helfen mir, einigermaßen in der Balance zu bleiben und weitgehend symptomfrei zu sein. Das ASD heilt es allerdings nicht.
Hallo Felicitas,
schön, dass du meine Seite gefunden hast! Ich bin da zu 100% bei dir, mit dem was du schreibst und kenne das auch selbst von mir, was du erlebst. Schön, dass du einen Weg für dich gefunden hast.
Alles Gute für dich und liebe Grüße,
Doro