Viele unserer Nahrungsmittel enthalten natürlicherweise Histamin, wenn auch meist nur in kaum nachweisbaren Mengen. Früchte brauchen es zur Reifung, außerdem entsteht es durch bakterielle Zersetzung in lange abgehangenem oder verdorbenem Fleisch und Fisch und in fermentierten Produkten wie Essig, Käse und alkoholischen Getränken. Histamin wird aber auch in unserem Körper produziert, entweder durch bestimmte Zellen, oder durch bestimmte Bakterienstämme unserer Darmflora. Allergische Reaktionen, chronisch entzündliche Erkrankungen und eine aus dem gesunden Gleichgewicht geratene Darmflora können zu einer starken Überproduktion an körpereigenem Histamin führen, was die körpereigenen Abbauenzyme überlastet. Es kommt zu krankhaften Symptomen, die allgemein als Histaminose bezeichnet werden. Im Allgemeinen unterscheidet man zwischen Histaminintoleranz, also einer verminderten Abbaufähigkeit wie beispielsweise bei der Laktoseintoleranz, sowie der Mastzellaktivierungserkrankung (MCAS) und der Mastozytose, bei der zuviel körpereigenes Histamin das Hauptproblem darstellt.
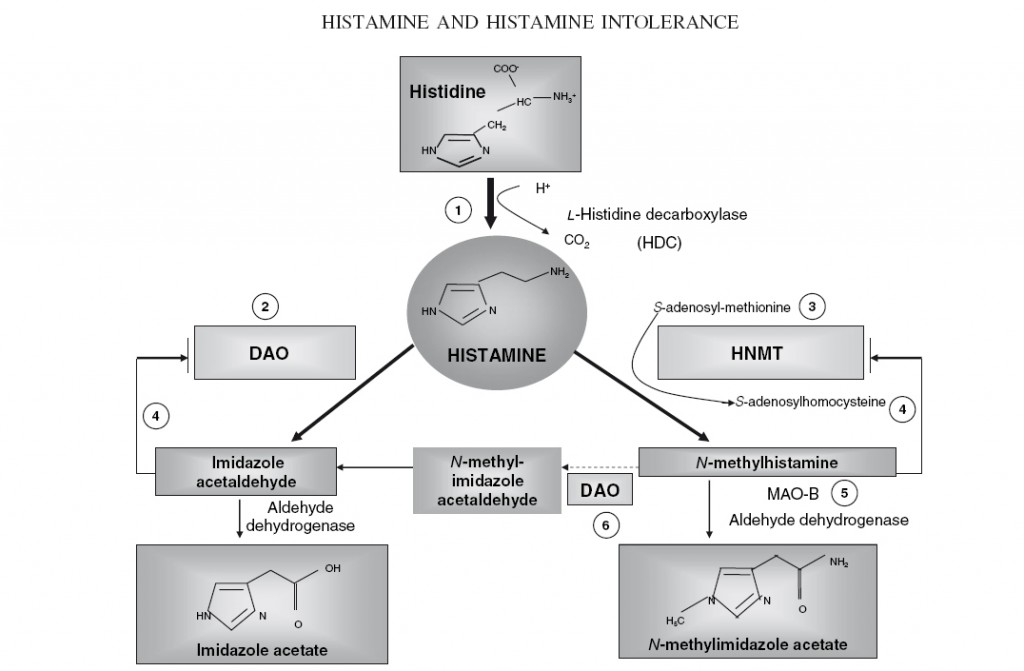
Wie wird Histamin im Körper abgebaut? Histamin ist eine biologisch hochpotente Substanz, vor der sich der Körper schützen muss. In diesem Zusammenhang sind bislang drei Enzyme identifiziert worden. Die Diaminoxidase (DAO) wird vorwiegend in der Darmschleimhaut (Dünndarm und erster Abschnitt des Dickdarms) gebildet und von dort aus in das Darmlumen abgesondert, allerdings auch in den Nieren, im Thymus und während der Schwangerschaft in der Plazenta.
Histamin aus dem Nahrungsbrei, das nicht im Darm abgebaut wurde, gelangt in die Blutbahn und von dort aus in die Leber, wo das Enzym Histamin-N-Methyltransferase (HNMT) tätig ist. HNMT ist allerdings auch im Mittelteil des Dünndarms, in Zentralnervensystem, in der Lunge, den Bronchien, der Milz, im Magen und den Nieren zu finden. HNMT ist vor allem im Innenraum von Zellen nachweisbar. Inwiefern die HNMT Histamin im Zellinneren abbaut oder ob es auch in die Zellmembran eingebaut wird und Histamin in den Zellzwischenräumen abbaut, ist noch nicht einwandfrei geklärt.
Ebenfalls am Histaminabbau beteiligt ist die Monoaminoxidase (MAO), vorwiegend im Gehirn, die allerdings in erster Linie für den Abbau anderer biogener Amine zuständig ist, wie Serotonin, und nur bei einem hohen Histaminspiegel ins Spiel kommt.
Die klassische Definition von Histaminintoleranz ist eine enzymatische Abbaustörung, aufgrund der Bildung fehlerhafter Enzyme oder einer zu geringen Menge der Enzyme. Die Gründe hierfür können sein:
-Eine genetische Mutation der DAO (2)(7)
-DAO-hemmende Medikamente oder Alkoholkonsum (1)
-Eine geschädigte Darmschleimhaut, sodass weniger DAO-produzierende Zellen vorhanden sind, was durch einen übermäßigen Gebrauch an Schmerzmitteln (NSAIDs) oder durch eine Darmerkrankung wie Morbus Crohn, Zöliakie, Glutenintoleranz, Reizdarm oder Leaky gut-Syndrom oder auch durch eine Chemotherapie hervorgerufen worden sein kann (3)(6)
-Ein Mangel an Cofaktoren zur Bildung von DAO, nämlich Vitamin B6, Vitamin C und Kupfer
Bei Vorliegen eines DAO-Mangels treten Symptome in der Regel sehr bald nach der Mahlzeit ein. Bei einem HNMT-Mangel kann sich das „Entzündungsfass“ langsam über Tage füllen, in der Regel kommt es dann eher in den Organen, in denen die HNMT-gebildet wird, zu Symptomen, deren Ursache dann aber im Nachhinein schwer auszumachen ist.
Es gibt aber auch etliche weitere Gründe für eine Histaminose:
-Es wird vermutet, dass es meist ein Triggerevent gibt, z.B. ein toxischer Schock, der den Körper überlastet, was sogar in einer epigenetischen Veränderung resultieren kann (die 12 Arten von Stress)
-Eine zu geringe DAO-Aktivität führt auch zu einer Minderung der HNMT, da diese durch biogene Amine gehemmt wird (2)
-Eine Leberüberlastung: Die Leber muss zahlreiche Stoffe wie Medikamente, Hormone (auch Stresshormone!), Schwermetalle (Quecksilber, Aluminium), körpereigene und körperfremde Chemikalien sowie Amine mittels CYP450 Enzyme abbauen. Bei Überlastung dieser Enzyme durch zu viele Stoffe kommt es zu einer toxischen Überladung der Leber, was in oxidativen Stress resultiert. Dies sorgt für die Aktivierung von Mastzellen, die Histamin und weitere freie reaktive Sauerstoffspezies abgeben. Hierbei werden ebenso die körpereigenen Glutathionreserven aufgebraucht. Dies kann zu schweren Hypersensibilitätsstörungen gegenüber Chemikalien führen.
-Bestimmte Medikamente können die Histaminrezeptoren beeinträchtigen und die Toleranzschwelle herabsetzen. Eine längere Nutzung von Antihistaminika kann zu einer Desensibilisierung von Histaminrezeptoren führen, sodass der Körper anfängt, mehr Histamin zu produzieren
-Beispiele für Histaminose ausgelöst durch Medikamentennutzung, die ich bereits im Austausch mit Betroffenen erfahren habe: SSRIs (Antidepressiva), NSAIDs (Schmerzmittel), Prednisolon, Benzodiazepine
-Störungen im Methylierungszyklus des Körpers (z.B. SAMe Mangel durch MTHFR-Mutation)
-Genmutationen (Variationen, SNPs)
-Zu geringe Aktivität der MAO (hauptsächlich im ZNS aktiv): MAO benötigt Vitamin B2, B12 und Eisen als Cofaktoren
-Allgemein Nährstoffmangel durch einseitige oder nährstoffraubende Ernährung oder Stress (sorgt für einen höheren Verbrauch, höhere Ausscheidung und schlechte Aufnahme von Nährstoffen bei der Verdauung. Ich vermute, dass auch HPU in dieses Spektrum fällt). Es ist noch einmal wichtig zu betonen, dass alle Enzyme abhängig sind von mehreren Vitaminen und Spurenelementen als Cofaktoren, ohne die sie nicht arbeiten können.
-Dysbiose: Fehlbesiedlung des Darms (durch Fehlernährung, Stress, Antibiotikagabe, die Pille, ungünstiges Essverhalten…) durch pathogene Bakterienstämme, die im hohen Maß Histamin produzieren, wie bestimmte E. Coli-Stämme und H. pylori, aber auch Parasiten, Pilze, Hefen, Candida. Typisch auch bei SIBO (Dünndarmfehlbesiedlung). Ebenso ungesunde Mundflora (Paradontosebakterien sind Histaminproduzenten (5). Lipopolysaccharide sorgen für Mastzelldegranulation bei intestinaler Permeabilität (leaky gut) (12). Entzündungsfördernde Lebensmittel
-Nebennierenschwäche, Hormonungleichgewicht (ca. 80% der Histaminosebetroffenen sind Frauen um die 40 (5)), Schilddrüsenerkrankung (vor allem zu hoch eingestellte Ersatzhormone)
-Zu wenig Magensäure (oftmals Ursache für Fehlbesiedlungen und Vitaminmängel und umgekehrt begünstigen diese den Magensäuremangel, ein Teufelskreis, der unterbrochen werden muss. Ein weiterer Grund ist chronische Aktivierung des Sympathikus und schlichtweg schlechtes Essverhalten)
Oftmals ist das Problem nicht eine Abbaustörung, sondern eine zu starke körpereigene Produktion oder Freisetzung von Histamin (und anderen Entzündungsstoffen) aus Immunzellen, vorwiegend Mastzellen. Dies wird im Allgemeinen als Mastzellaktivierungserkrankung (MCAS) bezeichnet. Gründe hierfür können sein:
-Allergien oder chronische Entzündungserkrankungen (für die es wiederum zahlreiche Auslöser gibt), die für eine Aktivierung von Mastzellen sorgen (können auch lokal, z.B. nur im Darm zur Histaminfreisetzung führen, was dort zu Symptomen führt, aber sich nicht im Blutbild nachweisen lässt! (5))
-Bestimmte Lebensmittel gelten als Histaminliberatoren, sie enthalten teilweise selbst kein Histamin, sorgen aber für eine Freisetzung von körpereigenem Histamin
-Schimmel in Nahrungsmitteln oder Umgebung
-Andere Nahrungsmittelintoleranzen (durch geschädigten Darm; muss behoben werden) können für eine Freisetzung an körpereigenem Histamin sorgen: Fruktose, andere biogene Amine, Salicylat, Citronensäure, Glutamat, Oxalat, Alpha-gal (selten)
-Instabile Zellmembranen aufgrund von Mikronährstoffungleichgewichten, Mangel an essentiellen Fettsäuren, Chemikalien, Detergenzien (9)…
-(Chronische) Infektionen: Parasiten, Pilze und Bakterien können Toxine produzieren und direkt zu einer Mastzelldegranulation führen (8)(9)(10)(11). Zahnfleischentzündungen, Karies, und infizierte Wurzelkanäle gehören hier dazu!
–Stress (führt zu Freisetzung vom Stresshormon Corticotropin-Releasing-Hormone im Hypothalamus, da der Körper einen tätlichen Angriff fürchtet und im Falle einer Wunde vor bakteriellen Infektionen schützen möchte)(13)
-Beeinträchtigung des Nervus vagus und vegetativen Nervensystems
-Starke Blutzuckerschwankungen (für die es wiederum eine Vielzahl an Ursachen gibt) führen zur Histaminausschüttung, und umgekehrt
-Sexualhormone (Gonadotropin-Releasing-Hormon, niedriger/sehr hoher Östrogenspiegel)(14)
-Chemikalien, Schwermetalle, Medikamente, Morphin (Mastzelltrigger, Quelle))
-Toxine: Lagern sich in Fettgewebe ab, dabei auch im Knochenmark, der wichtigsten Produktionsstätte unserer Immunzellen, auch von Mastzellen, und sorgen für eine starke Störung des Immunsystems und Bildung fehlerhafter Immunzellen. Besonders für das Pestizid Glyphosat nachgewiesen. Auch wenn sich Pestizide nach kürzester Zeit reiner Biokosternährung im Blut nicht mehr nachweisen lassen, so dauert der Abbau aus Knochenmark sehr lange. Wird auch durch den Wind über die Lungen aufgenommen, wenn man nahe an gespritzen Feldern wohnt.
Die Liste zeigt, dass bei der Histaminintoleranz eine Veranlagung eine gewisse Rolle spielen kann , aber dass es in erster Linie Lebensumstände sind, die dafür sorgen, dass sie ausgelöst wird. Oftmals spielen mehrere Gründe zusammen und es erfordert Detektivarbeit, den wirklichen Wurzeln des Übels auf den Grund zu gehen, vor allem, da es hierbei so starke individuelle Unterschiede gibt. Grundsätzlich ist zu betonen, dass jeder eine bestimmte Schwelle für ein Zuviel an Histamin besitzt. Für manche liegt sie schon bei ein paar Tropfen Zitrone, für andere bei einem verdorbenen Fisch bei einem Glas Rotwein. Eine Befragung im Zuge einer französischen Studie ergab eine Häufigkeit der Histaminintoleranz von 1% in der Bevölkerung. Der wahre Wert dürfte deutlich höher sein, da vielen ihre Nahrungsmittelintoleranzen viele Jahre lang unbekannt bleiben.
Mastzellaktivierungsstörung – Der pseudoallergische Reizdarm
In meinem Shop erhältst du Zugriff auf all das, was sich für mich und meine Klienten wirklich bewährt hat:
E-Books & Gesundheitskurse
- 1. Sattler, J., et al. „Food-induced histaminosis under diamine oxidase (DAO) blockade in pigs: further evidence of the key role of elevated plasma histamine levels as demonstrated by successful prophylaxis with antihistamines.“ Agents and actions1-2 (1989): 212-214.
- 2. Fuhr, N., and E. Kownatzki. „Inhibition of rat kidney histamine-N-methyltransferase by biogenic amines.“ Pharmacology2 (1986): 114-120.
- 3. Schmidt WU, Sattler J, Hesterberg R et al.: Human intestinal diamine oxidase (DAO) activity in Crohn’s disease: a new marker for disease assessment? Agents Actions 1990; 30: 267–70.
- 4. Schwelberger HG: Diamine oxidase (DAO) enzyme and gene. In: Falus A, editor: Histamine: Biology and Medical Aspects. Budapest: Spring Med Publishing 2004; 43–52.
- 5. Jarisch R, Götz M, Hemmer W, Missbichler A, Raithel M,Wantke F: Histamin-Intoleranz. Histamin und Seekrankheit. 2 ed. Stuttgart. New York: Georg Thieme Verlag 2004.
- 6. Tsujikawa, Tomoyuki, et al. „Changes in serum diamine oxidase activity during chemotherapy in patients with hematological malignancies.“ Cancer letters1 (1999): 195-198.
- 7. Maintz, Laura, and Natalija Novak. „Histamine and histamine intolerance.“ The American journal of clinical nutrition5 (2007): 1185-1196.
- 8. Bidri M, Vouldoukis I, Mossalayi M D, Debre P, Guillosson J J, Mazie D, Arock M. Evidence for direct interaction between mast cells and Leishmania parasites. Parasite Immunol. 1997;19:475–483.
- 9. Talkington, J., & Nickell, S. P. (1999). Borrelia burgdorferiSpirochetes Induce Mast Cell Activation and Cytokine Release. Infection and immunity, 67(3), 1107-1115.
- 10. Echtenacher B, Manne D N, Hultner L. Critical protective role of mast cells in a model of acute bacterial peritonitis. Nature. 1996;381:75–77.
- 11. Malaviya R, Ikeda T, Ross E, Abraham S N. Mast cell modulation of neutrophil influx and bacterial clearance at sites of infection through TNF-α Nature. 1996;381:77–80.
- 12. Nygren H, Dahlen G. Complement-dependent histamine release from rat peritoneal mast cells, induced by lipopolysaccharides from Bacteroides oralis, Fusobacterium nucleatum and Veillonella parvula. J Oral Pathol. 1981;10:87–94.
- 13. Theoharides, T. C., Alysandratos, K. D., Angelidou, A., Delivanis, D. A., Sismanopoulos, N., Zhang, B., … & Kalogeromitros, D. (2012). Mast cells and inflammation. Biochimica et Biophysica Acta (BBA)-Molecular Basis of Disease, 1822(1), 21-33.
- 14. Silver, R., Silverman, A. J., Vitković, L., & Lederhendler, I. I. (1996). Mast cells in the brain: evidence and functional significance. Trends in neurosciences, 19(1), 25-31.
Ich empfehle auch dieses Buch:
Jarisch: Histamin und Seekrankheit

Danke für die schöne Zusammenfassung dieses komplexen Themas!
Weiss du zufällig, ob es sich überhaupt lohnt, irgendwelche Tests zu machen? Es gibt ja eigentlich nur den DAO-Test. Für eine HNMT-Abbaustörung oder MCAS gibt es ja unzählige Tests, die dann doch alle nicht ganz zuverlässig sind.
Ich bin etwas verwirrt, um ehrlich zu sein und weiss nicht, ob ich was testen soll oder nicht. Definitiv hab ich zu viel Histamin. Aber wann und wie lange ist immer extrem unterschiedlich. Vieles deutet darauf hin, dass mein DAO-Enzym nicht zum besten bestellt ist (viel Histamin in Stuhlprobe, jahrelange Divertikulitis, vermutlich auch Leaky gut). Andererseits wirken meine Symptome praktisch immer im Hirn und in der Lunge. Phasenweise hyperventiliere ich – ausser in den frühen Morgenstunden – tagelang vor mich hin (keine psychische Ursache) und habe auch sonst viel Husten, Bronchitis, sprich Problemlungen. Im Hirn führt das Histamin bei mir zu massiver Übererregung, Schlaflosigkeit und nach ein paar heftigen Stunden verfalle ich in einen Zustand massloser Traurigkeit, die dann aber auch nach vielleicht 1-2 Stunden abrupt wieder aufhört (wie ein Lichtschalter, den man ausknipst).
Ich bin ziemlich sicher, dass das mit Histamin zu tun hat. Aber eben, ich weiss nicht genau, woran ich jetzt arbeiten könnte, weil ich nicht weiss, welche Form des Histaminproblems ich habe.
Wie würdest du da vorgehen?
Hi Nicca, danke fürs Lesen und deinen Kommentar. =) Tja, das ist so das Schwierige bei der Histaminose, es könnte es alles mögliche sein. Momentan bin ich in Kontakt mit einer Frau, bei der die Probleme wenige Jahre nach einer Wurzelbehandlung losgingen und wo jetzt entdeckt wurde, dass sie eine übelst infizierte Wurzel hat, was auch übers Blutbild bestätigt wurde. Der Zahn ist nun komplett rausoperiert worden und wir hoffen und beten, dass es jetzt mit ihr bergauf geht, sie befand sich gesundheitlich wirklich schlimm in der Sackgasse. Ist jetzt nur ein Beispiel aber man sieht wieder, der Mund gehört auch zum Darm, es kann echt alles Mögliche sein, was den Körper belastet… DAO-Wert könntest du grundsätzlich mal testen lassen, bei mir selbst ist er genau auf der Grenze, zwar grade noch in dem als „unbedenklich“ geltenden Rahmen, aber wenn mein Körper aufgrund allergischer Reaktionen massenhaft Histamin produziert, reicht es halt einfach nicht aus. Deswegen muss eben immer auch individuell geguckt werden, wo der Patient steht. Ich will auch nochmal einen Artikel schreiben, in dem ich zusammenfassen möchte, was man alles testen könnte, was unerlässlich ist, und was noch optional sinnvoll wäre.
Was du da an Symptomen beschreibst, kenne ich z.T. auch, ist echt heftig. Könnte auch ein Glutamat-GABA Ungleichgewicht sein… Wurde dein Vitamin B6 Wert im Vollblut mal bestimmt? Darmfloraanalyse?
Hallo Nicca,
sehr lange dachte ich dass dieses sehr unangenehme(!) Hyperventilieren (+Hitzewallungen, psychisch down und noch einiges anderes) nur vom Histamin kommt. Mittlerweile bin ich mir sicher, dass ich auch (und mittlerweile vllt. sogar noch mehr) Probleme mit Salycilat habe, und diese Sachen habe ich verstärkt konsumiert seit ich von meiner Histamintoleranz erfahren habe und mich besonders gesund und entzündungssenkend ernährt habe 😉 ich sag nur Kurkuma, Ingwer, Kräuter, Kokosöl, Olivenöl… 😀
Ich versuche jetzt ein gesundes Mittelding zwischen Histamin und Salycilat zu finden. Kannst dich ja mal schlau machen und schauen ob es auch zu dir passen könnte.
P.S. Morgens war/ist es bei mir auch immer besser, weil es baut sich nachts ab.
Viele Grüße
Nicole
Meine Tochter leidet seit drei Jahren unter Histaminintolleranz. Nach sehr vielen Arztbesuchen und eigenen Recherchen habe ich die Pille im Verdacht. Haben Sie dazu Erkenntnisse?
Vielen Dank!
Lieber Eric,
die Pille kann ein großer Faktor sein! Mit Sicherheit nicht der einzige, und wenn das „Ökosystem“ Körper erstmal arg aus dem Gleichgewicht ist, muss da viel unterstützend getan werden, damit Ihre Tochter wieder ihre Mitte findet. Die künstlichen Östrogene geben dem Körper zu lange bei weitem nicht das, was er braucht, vieles bleibt nach und nach auf der Strecke. Haben Sie viel Liebe und Geduld.
Alles Gute!
Herzliche Grüße,
Doro
Hallo 🙂
Du schreibst, dass eine Histaminose auch ggf. durch eine zu hocheingestellte Schilddrüsenmedikation ausgelöst werden kann. Tatsächlich trat das bei mir kurz nach Umstellung auf ein anderes, leider wesentlich höher bioverfügbares Präparat ein (musste ich nur selbst erstmal draufkommen, das war eine ganz schöne Odysee). Ich habe das Präparat nun wieder gewechselt, meinst du das könnte auf die Dauer auch schon etwas ändern? Momentan kämpfe ich leider immer noch mit den Problemen, bei mir ist es so, dass es sich auch eher ansammelt über mehrere Tage und dann auf einmal ohne erkennbaren Auslöser ausbricht. Damit habe ich dann mehrere Tage zu kämpfen (bei mir geht es dann um Kopfschmerzen bis zur Migräne, niedriger Blutdruck, Brainfog, Schwindel, anfallsartig zuschwellende Atemwege; Magen-Darm-Probleme habe ich komischerweise nicht mehr, nur manchmal Magenstechen; dafür hatte ich früher da ordentlich Probleme). Liebe Grüße und danke für deine Arbeit!
Liebe Jasmin,
schön, dass du zu mir gefunden hast und danke fürs Teilen deiner Erfahrungen. Ich empfehle dir, hier meine Bücher und Kurse zu studieren, das passt sehr gut, so wie ich es einschätzen kann: https://www.philosophie-des-gesundwerdens.de/e-books-gesundheitskurse/
Liebe Grüße,
Doro